かとう内科は脳神経内科(パーキンソン病)、いびき外来、睡眠時無呼吸症候群、糖尿病、痛風、肥満、風邪の診療を行っている今治でおすすめの内科です。土曜日診察あり。
サイトマップ- 0898-23-2310〒794-0821 愛媛県今治市立花町1-10-5
- メールでのお問合わせ
持続陽圧呼吸(CPAP)
持続陽圧呼吸(CPAP)の進歩
SAS(睡眠時無呼吸症候群)という病気は、1976年に最初に説明された時には、治療としては気管を切開するという大掛かりな方法しかありませんでした。しかし、1981年にColin Sullivanという人が、上気道を保つためのCPAPというやり方が効果的だと発表しました。それ以来、このCPAPはOSAという病気の一般的な治療方法となりました。
日本でも、中程度から重度のOSAの患者さんに対して、1998年から保険が適用されるようになったCPAP治療が行われています。一般的には、日中に眠くなったり、起きたときに頭痛があったりするような症状がある人が対象となります。さらに、夜通しの睡眠を調べる検査(PSGという名前の検査)で、睡眠が何度も中断されていることが分かり、無呼吸や呼吸が浅いことが特に多い(AHI=1時間に呼吸が止まる回数、が20以上)人が対象となります。また、より簡単な睡眠検査でAHIが40以上の人も対象となります。
2019年には、CPAP治療を受けている患者さんの数は40万人以上に上りました。特に40歳から60歳という、一番働き盛りの年代の人たちが約半数を占めています。
さらに、CPAPという治療に使う機械やそれに付随する機器は、約40年の間に色々な進歩を遂げてきました。これらの改良は、患者さんが治療を受けやすくなるように役立っています。
持続陽圧呼吸(CPAP)の圧設定と補助機能
CPAPのランプ(ramp)機能、EPR機能
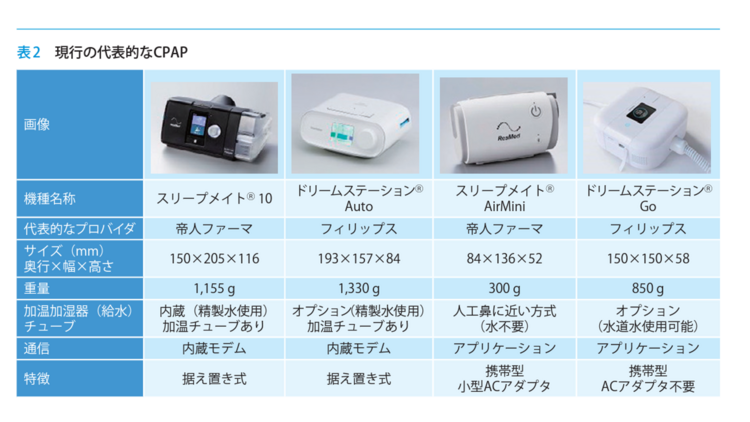
ここでは、主要な現行のCPAPモデルを、内科学会誌を参照しながら紹介します(上記表は内科学会誌より抜粋)。CPAPという治療法では、息をするために必要な圧力をコントロールします。この圧力は「固定圧CPAP」と「自動圧調節型(auto CPAP)」という2つの方式で設定されます。
固定圧CPAPは、寝ている間に一定の圧力を維持し、呼吸に問題が生じないようにします。しかし、この方式で適切な圧力を決定するためには、一晩中睡眠を調べる特別な検査(CPAPタイトレーション)が必要です。この方式の良い点は、適切な圧力が実際に確認されていることと、圧力が一定なので違和感が少ないことです。しかし、欠点は、CPAPタイトレーションという検査により、患者さんが時間や費用の負担を感じる可能性があることです。
一方、自動圧調節型(auto CPAP)は、機械内部のセンサーが呼吸の状況を判断し、必要に応じて圧力を自動的に調整します。この方式は2007年に開発されました。この方式の良い点は、特別な検査をせずに始められることと、呼吸の状況に合わせてリアルタイムに圧力を調整するため、理論的には圧力が低くなることです。ただし、欠点は、呼吸の問題に対して予防的に対応する効果が低いことと、圧力が変わることで違和感を感じる可能性があることです。
さらに、CPAP治療をより快適に行うための機能も追加されています。例えば、治療を始めたばかりの頃に圧力を少しずつ上げるランプ(ramp)機能や、息を吐く時に一時的に圧力を下げる機能(EPR)などです。これらの機能により、患者さんがCPAP治療を受け入れやすくなる効果があると認められています。
CPAP機器の小型化
携帯型CPAPもある
2000年初期のCPAP治療に使用される機械(ResMed社製造のスリープメイト® S6)は、大きさや重さがあり、自宅で使うには大型でした。しかし、2010年代に入ると、機械の大きさと重さは大幅に小さくなりました。例えば、ResMed社製造のスリープメイト® S9やPhilips社のREMstar auto System One™ 60は、以前の機械よりもずっとコンパクトになりました。
最近では、さらに進化した機械が登場しています。ResMed社製造のスリープメイト® 10やPhilips社のドリームステーション® Autoは、より小型化され、多くの新機能が追加されました。また、暖房や湿度調整器を繋げる作業も簡単になりました。
さらに、持ち運びがしやすいように設計された小型のCPAP機械も使えるようになりました。例えば、ResMed社製造のスリープメイト® AirMiniやPhilips社のドリームステーション® Goは、非常に小さく軽量で、出張や旅行が多い人でも、外泊先でも手軽にCPAP治療ができるようになりました。これにより、これまで出張や旅行先でのCPAP治療が難しかった人々のニーズにも対応できるようになっています。
CPAP マスク
CPAP継続のため沢山の種類がある

現行の代表的なCPAP用マスクを紹介します(上記表は内科学会誌より抜粋)。CPAP治療を行う際には、特殊なマスクを使用します。一般的には、鼻マスクが最も多く使用されていますが、口鼻マスクやネーザルピローマスクといった他の種類も存在します。これらのマスクはそれぞれ異なる特徴があり、例えば、マスクと肌が接触する部分の素材や、マスクの固定方法が異なります。これらの特徴により、体の動きによるマスクのずれや、個々の患者さんの感じ方に合わせて選択されます。
鼻マスクにはいくつかの種類があり、一部は鼻周囲を覆い、額を支えるためのバンドで固定します。他にも、額の支えなしでバンドのみで固定する小型の鼻マスクもあります。
口鼻マスク(フルフェイスマスク)は、鼻と口全体を覆うタイプのマスクで、口を開けた時の気漏れを防ぎます。これは、鼻マスクに追加の装具を使っても対応できない場合に選択されます。
ネーザルピローマスクは、鼻の穴に直接当てるタイプのマスクで、1994年に開発されました。このマスクは、顔全体を覆わないため、装着後も眼鏡を使うことが可能です。
しかし、これらのマスクを長時間使用すると、顔の皮膚に圧力をかけて傷をつくる可能性があります。また、マスクと皮膚の接触部分で皮膚炎や毛穴の炎症などが起こることもあります。さらに、マスクから漏れる空気が目を乾燥させたり、結膜炎を引き起こす可能性もあります。そのため、これらの問題が起こった場合は、適切な対策が必要となります。
CPAP 加温加湿器
CPAPに伴う鼻症状や咽頭乾燥対策
CPAP治療を行うと、鼻の症状や喉の乾燥が起こることがあります。しかし、装置から出る空気を温めて湿らせることで、これらの症状を軽減することが可能です。このため、1990年からは、既存の機械に取り付けることで空気を温めて湿らせる装置が使用されています。さらに、1995年からは、加湿装置が内蔵された型のCPAPが使用されています。欠点として、CPAPのチューブやマスク内部に水滴が発生することがありましたが2011年には、チューブを加熱することで水滴を減らす新たな技術が開発され、この問題も改善されています。
